 Группа ученых из Хемницкого технического университета и Лейбницкого института материаловедения и физики твердых тел разработали способ принудительного повышения подвижности мужских сперматозоидов при помощи специально спроектированных двигателей. Исследование опубликовано в Nano Letters.
Группа ученых из Хемницкого технического университета и Лейбницкого института материаловедения и физики твердых тел разработали способ принудительного повышения подвижности мужских сперматозоидов при помощи специально спроектированных двигателей. Исследование опубликовано в Nano Letters.
Одна из основных проблем в мужской фертильности — низкая подвижность сперматозоидов, способных к оплодотворению (астенозооспермия). В таких случаях сперматозоид из-за слабых движений жгутика практически не движется и не может достигнуть яйцеклетки для успешного оплодотворения. Для решения этой проблемы ученые разработали внешний двигатель, толкающий сперматозоид в нужном направлении.
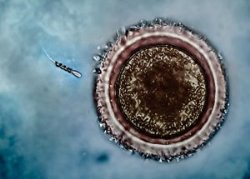
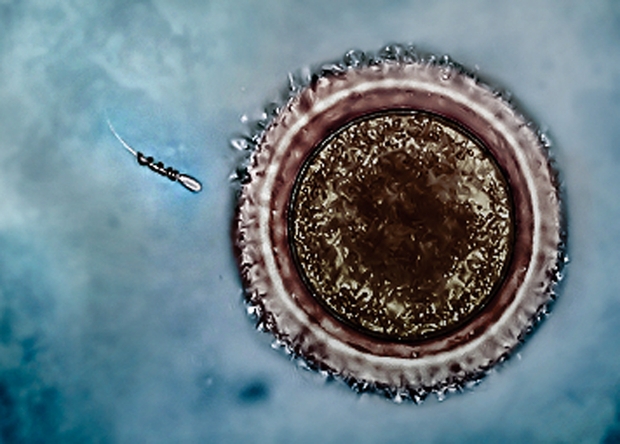 Спиральный двигатель доставляет сперматозоид к яйцеклетке. Фотография: Mariana Medina-Sánchez et al., / Nano Letters
Спиральный двигатель доставляет сперматозоид к яйцеклетке. Фотография: Mariana Medina-Sánchez et al., / Nano Letters
использовали крошечные спирали, управляемые удаленно при помощи изменения направления магнитного от внешнего источника. Размер спиралей позволяет свободно захватывать сперматозоид со стороны жгутика, после чего вращающаяся спираль выполняет роль двигателя, толкающего сперматозоид.
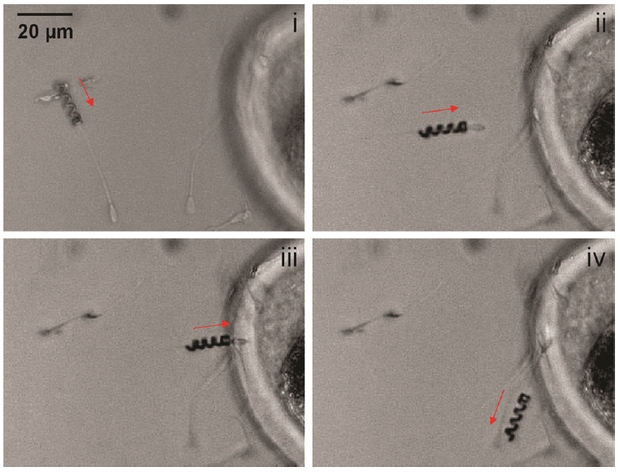 Захват сперматозоида, доставка к яйцеклетке, контакт клеток и высвобождение спирали. Фотография: Mariana Medina-Sánchez et al., / Nano Letters
Захват сперматозоида, доставка к яйцеклетке, контакт клеток и высвобождение спирали. Фотография: Mariana Medina-Sánchez et al., / Nano Letters
Ранее авторы уже работали в этом направлении. Предыдущая работа описывала «спермабота» в виде сужающейся микротрубки, которая захватывала сперматозоид со стороны головки. В таком виде движение было менее эффективно и после доставки сперматозоида к яйцеклетке трубку необходимо было каким-то образом развернуть для освобождения сперматозоида. С новым методом, использующим спирали, ученые продемонстрировали доставку и контакт сперматозоида и яйцеклетки с успешным последующим освобождением жгутика от спирали.
По словам авторов, вероятность успешного исхода применяемых сегодня технологий искусственного оплодотворения составляет ниже 30 процентов. При проведении оплодотворения* in vitro* шансы на успех выше, однако сам процесс технологически более сложен. Исследователи считают, что их метод после некоторой доработки может пройти клинические испытания и в будущем использоваться для оплодотворения человеческих яйцеклеток.